一部の「リスクの高い目(狭隅角/強い遠視)」の方では、散瞳検査(眼底検査)の後にごくまれに急性緑内障発作を起こす危険性があります。
でも、すぐに眼科医の対処があれば問題ありません。
急性緑内障発作の症状は、
- 頭痛
- 嘔吐
- 目の痛み
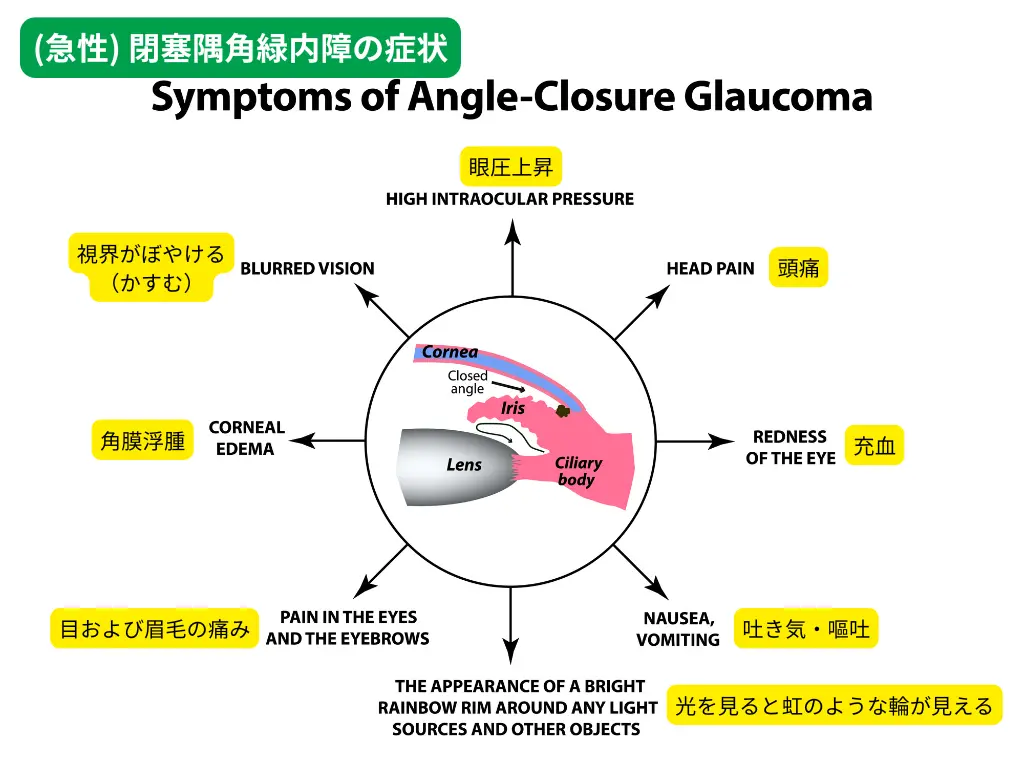
目の中の水の通り道「隅角」がふさがってしまうこと(隅角閉塞)が、急性緑内障発作の原因です。
隅角閉塞でかなり眼圧が上がって、目の奥の神経:「網膜」「視神経」を傷めてしまいます。
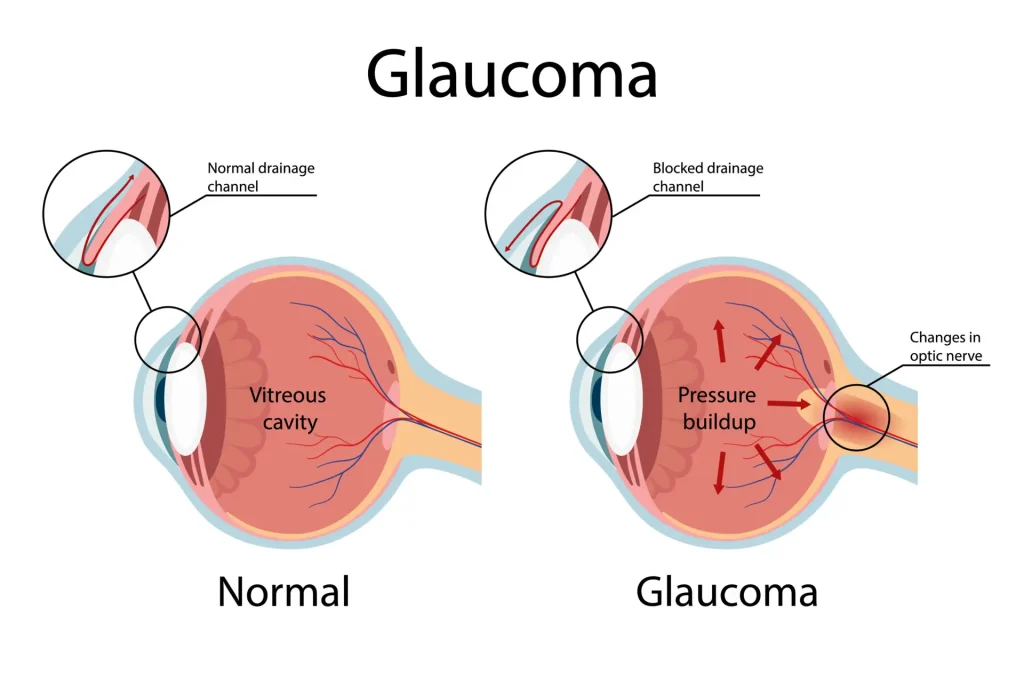

急性緑内障発作では、
とくに頭痛・嘔吐の症状がひどく出るため、眼科ではなく内科や脳外科を受診することが先に思い浮かびます。
内科や脳外科などで検査している間にも、眼圧は上がったままになってしまいます。
こわいのは、
頭痛・嘔吐の原因を調べている時間に、網膜・視神経の傷みが進んでしまうことです。
不可逆的な視力障害を残してしまうこともあります。

散瞳検査のあとの注意点:急性緑内障発作を起こす可能性・リスクとは

急性緑内障発作を起こすリスクの高い目
散瞳前から、急性緑内障発作を起こすリスクの高さがわかっています。
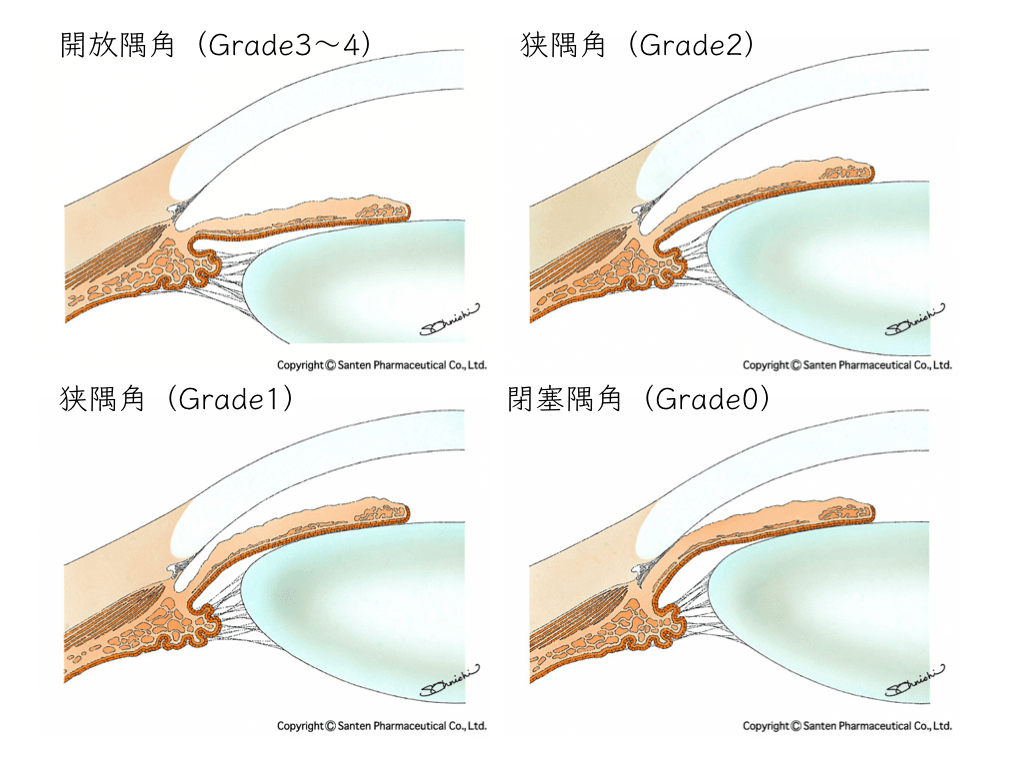
「遠視」があり「隅角が狭い」かたです(狭隅角)。
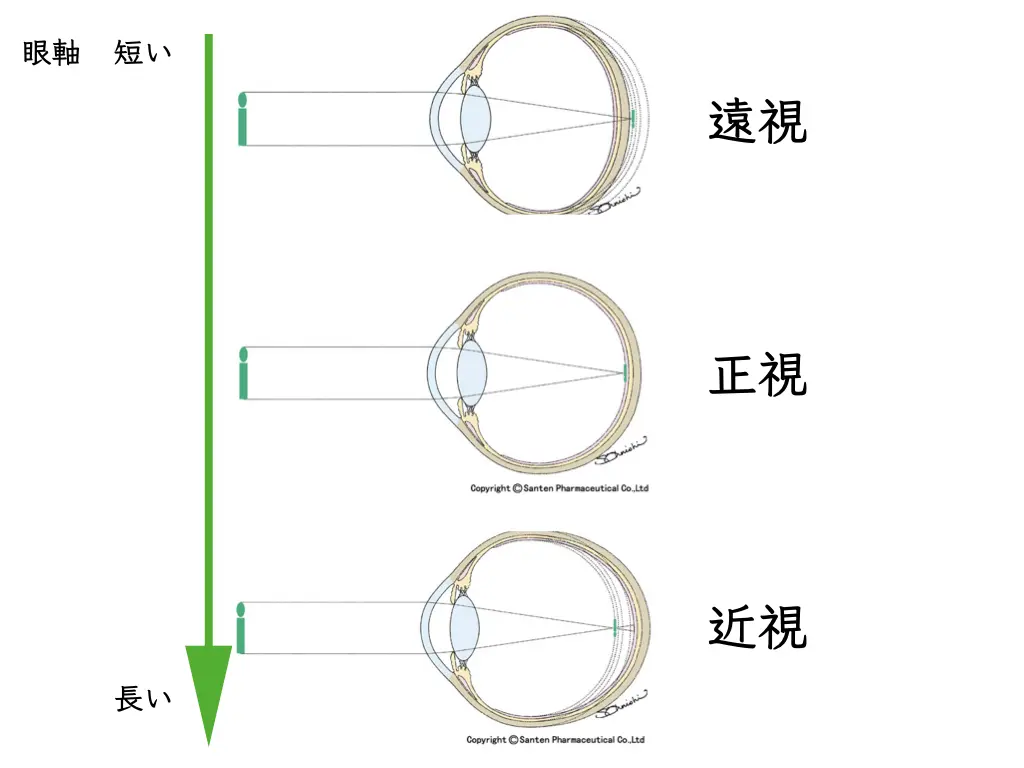
遠視の目は眼軸が短く、相対的に隅角が狭い「狭隅角」の状態になっています。
通常はミドリンP・ネオシネジンの点眼で散瞳をおこないます。
散瞳前の診察で狭隅角と判断された場合には、ネオシネジンの点眼で散瞳します。
急性緑内障発作を起こす危険性をなるべく回避する対処法です。
それでも、帰宅している途中・帰宅後に緑内障発作を起こす可能性があります。
急性緑内障発作を起こしているのかどうか、みわける方法
「今の状態が急性緑内障発作なのかどうか?」
片目を隠して、それぞれの目がいつもと変わらず見えているかどうか
チェックしてみてください。
- 遠視の目で、
- ひどい頭痛・嘔吐 があり、
- どちらか片方の目が見えない・霞む
急性緑内障発作による頭痛・嘔吐の可能性があります。

時間外であれば、
大学病院の救急外来
急患センター 等
に連絡をとってください。
「散瞳検査のあとに、急性緑内障発作の状態になったかもしれない」
「遠視で、急性緑内障発作のリスクのある目と言われている」
以上を仰っていただければと思います。
急性緑内障発作の治療
(1) 点滴により眼圧を下げる
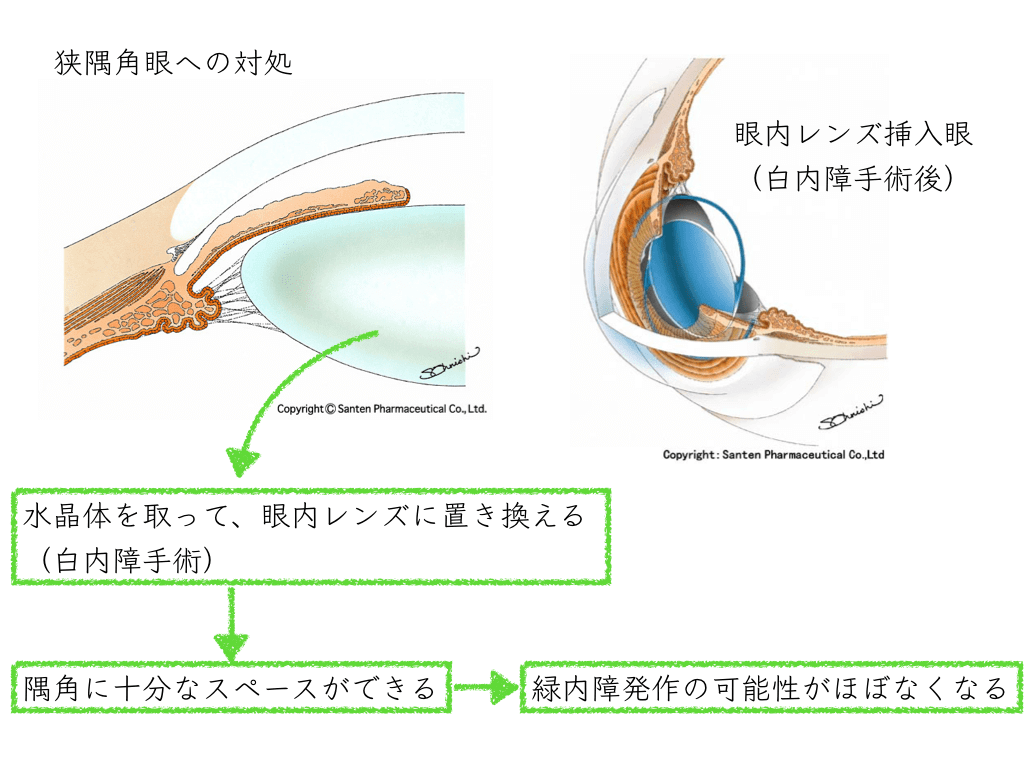
(2) 眼圧が落ち着いたら、水晶体を取る手術をする
(急性緑内障発作の再発を予防する白内障手術)

以前はレーザーによる手術(レーザー虹彩切開術; Laser iridotomy, LI)をおこなうことが一般的でした。
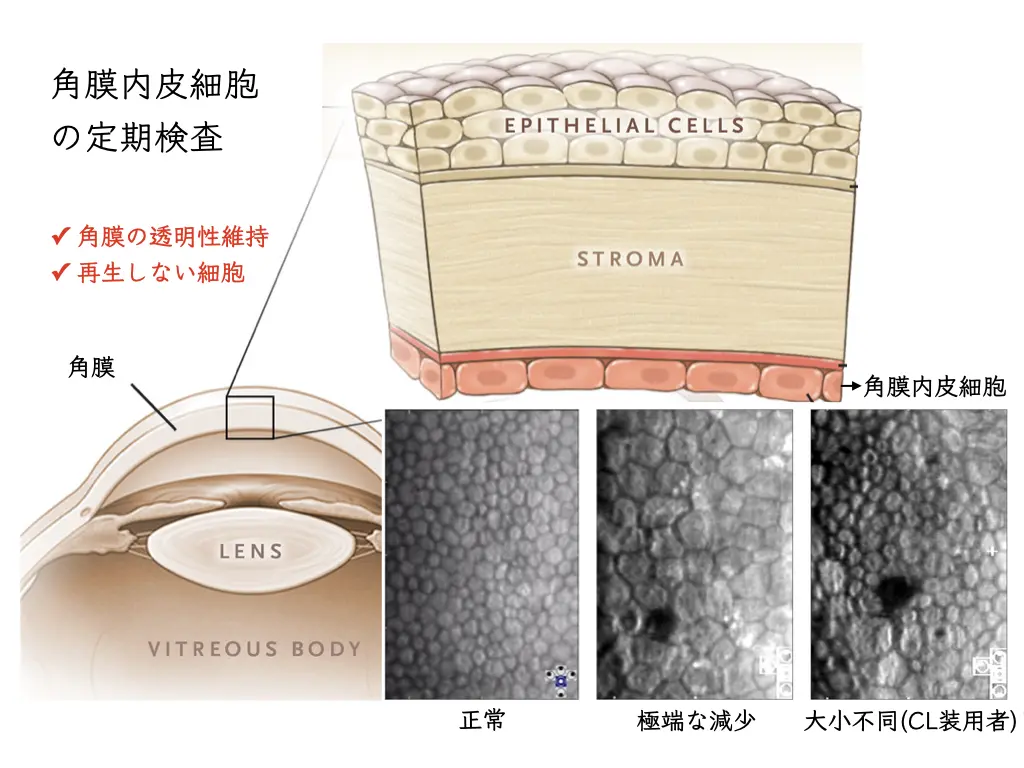
角膜内皮への負担が大きく、数十年後に水疱性角膜症を発症する危険性があります。
水疱性角膜症とは:
角膜実質(stroma)に水が入り、角膜がふやけてしまう状態です。
角膜移植の手術を必要とすることもあります。
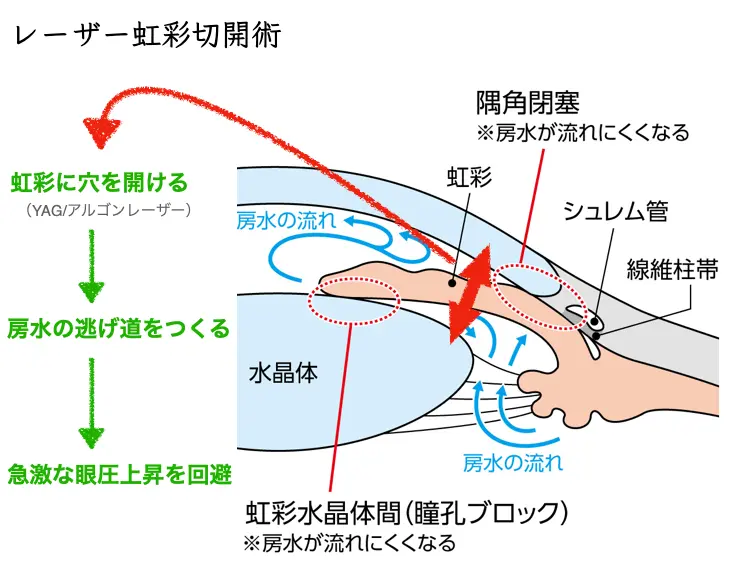
狭隅角眼に対してのレーザー虹彩切開術は、現在は推奨されない方法となっています1。
急性緑内障発作のリスク:心配しすぎないために
遠視があっても、一生を通じて何もないことがほとんどです。
普段は忘れていただくのが良いです。
でも、自分の目の状態を思い出せるようにしていただけたらと思います。
何かあれば見ていただけるように、カードもお渡ししています。

現在では、散瞳しない眼底検査もできる時代となりました。
参考文献
- He, M., Jiang, Y., Huang, S., Chang, D.S., Munoz, B., Aung, T., Foster, P.J., Friedman, D.S., 2019. Laser peripheral iridotomy for the prevention of angle closure: a single-centre, randomised controlled trial. The Lancet 393, 1609–1618. https://doi.org/10.1016/S0140-6736(18)32607-2
![たける眼科 | 福岡市早良区 高取商店街[西新駅/藤崎駅]](https://takeru-eye.com/wp-content/uploads/2022/10/takeru_logo_for-WP-header.png)